Arteriyel fonksiyonlar
Arteriyel sistemin birbiriyle yakından ilişkili iki hemodinamik işlevi vardır: (i) metabolik aktivitenin dikte ettiği kalpten periferik dokulara yeterli kan akışı sağlamak için boru görevi görürler (iletim hattı fonksiyonu); ve (ii) ayrıca, LV atımının aralıklı karakterinin neden olduğu kan akışını ve basınç değişken karakterli oskültasyona uğrayan akımını düz hale getirerek, sabit basınç ve akımla periferik organ perfüzyonunu sağlayan boruların içini döşeyen elastic yastıklı hidrofor (windkessel) görevi görürler [6(1)]. Kanın iletildiği hattın verimliliği, arteriyel çapların genişliğine ve akımın iletildiği büyük arterlerdeki düşük dirence bağlıdır (normal koşullarda, çıkan aorta ile ön kol veya bacaktaki arterler arasında supine pozisyonunda ortalama kan basıncı 2-4 mmHg'den fazla düşmez). Plaklar ve arterlerde daralma ile karakterize olan atheroskleroz, iletim hattının bu fonksiyonunu bozan, ne yazık ki sık görülen bir hastalıktır. Biraz önce bahsedildiği gibi arterlerin ikinci rolü artıp azalan bir salınım ile pompalanan atım hacmini homojen hale getirerek, periferik doku ve organlara neredeyse sabit bir akış sağlamaktır. Akıma karşı oluşan periferik direnç nedeniyle, atım hacminin sadece bir kısmı doğrudan periferik dokulara iletilir. Atım hacminin yaklaşık % 50'si, arter duvarlarını gerip kan basıncını yükselterek aorta ve büyük elastik arterlerde anlık olarak depolanır (Şekil 1). Normal koşullarda, kalbin ürettiği enerjinin ~% 10'u arterlerin gerginliğini sağlamak için kullanılır ve damar duvarlarında depolanır. Diyastole sırasında, 'biriken' enerji aortu geri teperek depolanan kanı periferik dokulara ileri doğru sıkarak sürekli bir akış sağlar (Şekil 2).
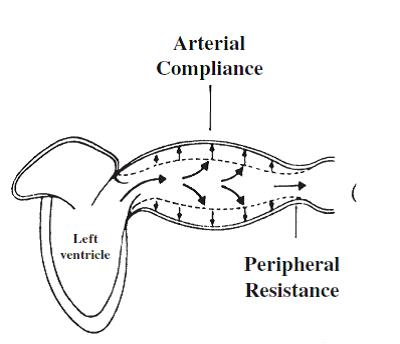
Şekil 1
Sistol- Normal komplian arteriyel sistemde ventrikül sistolü sırasında oluşan atım hacminin önemli bir kısmı arter duvarları gerilerek arterlerde depolanır.
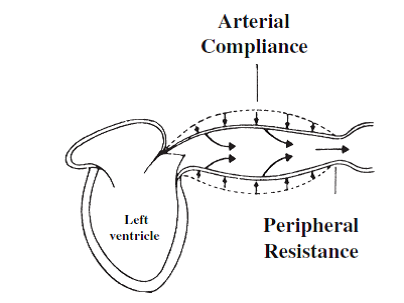
Şekil 2
Diyastol-Ventrikül diyastolü sırasında, daha önce gerilmiş arteriyel duvarlar eski haline geri dönerek depoladığı akım hacmini periferik dokuların ve organlar sürekli perfüzyonunu sağlayacak şekilde pompalarlar.
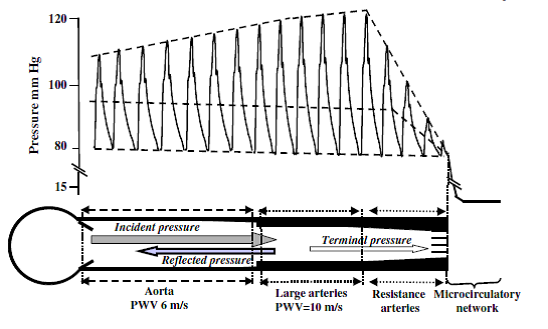
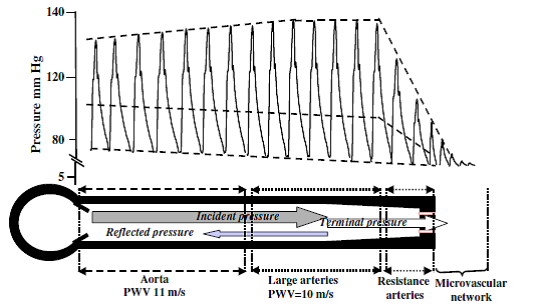
Arteriyel sistem sertleşip gerilme yeteneğini kaybeder ise, atım hacminin tümü sistol sırasında arteriyel sistem ve periferik dokulardan akacaktır. Damarın atım basıncını homojen hale getirme fonksiyonun verimli olabilmesi için, arterin distansiyonu ve eski haline geri dönmesi için gerekli olan enerjinin mümkün olduğunca düşük olması gerekir, buda belirli bir atım hacmi için nabız basıncının mümkün olduğunca düşük olması ile sağlana bilir. Bu fonksiyonun verimliliği, arter duvarlarının elastik özelliklerine, çapları ve uzunluklar da dâhil olmak üzere arterlerin geometrisine bağlıdır. Arterlerin sol ventrikül tarafından atılan hacime anında uyum sağlama yeteneği, aortanın, herhangi bir arterin veya arteriyel sistemin ‘kompliansı’, ‘genişliyebilme yeteneği’ veya ‘sertliği’ terimleri ile tarif edilir. Bu terim, fizyolojik basınç aralığı içindeki belirli bir transmural basıncın, vasküler ağ hacmi (toplam veya segmental) üzerine fonksiyonel etkisini gösterir. Uyumluluk veya komplians (C), basınçtaki (ΔP, stres) bir değişikliğe bağlı olarak hacimdeki (ΔV, gerinim) mutlak değişimi tanımlayan bir terimdir: C = ΔV/ΔP. Kompliansın karşıtı olan değer elastance (E = ΔP/ΔV) veya sertliktir. Farklı başlangıç boyut ve çaplarına sahip yapıların elastik özelliklerinin karşılaştırılmasını yapabilmek için komplians, başlangıç hacmi ile ilişkili olarak bir distansibility (Di) katsayısı olarak ifade edilebilir. Di = ΔV/ΔPV (ΔV/ΔP komplians ve V başlangıç hacmidir. İçi boş bir yapı olan arterin 'elastikiyeti' hakkında bilgi sağlayan komplians veya elastans/sertliğin aksine, elastik değişim modülü (Einc, Young modülü), damar geometrisinden bağımsız olarak arter duvarını oluşturan intrensek içeriğin elastik özellikleri hakkında doğrudan bilgi sağlar. Basınç-hacim ilişkisi doğrusal değildir; düşük basınçta gerilimi elastin lifler tarafından karşılanır, oysa yüksek basınçta gerilim ağırlıklı olarak daha az genleşme kabiliyeti olan kollajen liflerine aktarılır ve arteriyel duvar sertleşir (1). Bu nedenle, damar sertliğinin kalıcı olup olmadığı sadece belirli bir basınç aralığında tanımlanmalıdır çünkü BP'deki artışlarla sertlik artacaktır. Arteriyel sertlik klinik kullanıma veya deneysel duruma bağlı olarak birkaç metod ile ölçülebilir. Klinik uygulamada, arteriyel sertlik üç temel yöntem ile noninvaziv olarak tahmin edilebilir: (i) nabız dalga hızının değerlendirildiği nabız geçiş süresi (PWV), (ii) arteriyel basınç dalgası konturunun analizi ve (iii) arter çapı veya lümen kesit alanı ölçümü ve çap değişikliği olan bölgeden gerilim basıncı ölçülerek doğrudan damar sertlik tahmini (2-4). En sık kullanılan iki yöntem PWV ve merkezi (aort veya yaygın karotid arter) nabız dalgası ölçüm analizidir. Doğrudan şahdamarında veya çıkan aortta kaydedilir veya bir transfer formülü kullanılarak radiyal arter atım dalgasından hesaplanır (4). PWV ölçüm formülü, bir arterin kalınlığının içi boş bir yapı olarak değerlendirilmesidir ve arterin geometrisine (kalınlık, h; ve yarıçap, r) ve arter duvarının iç elastik özelliklerine (yani elastik artımlı modül, E) ve kan yoğunluğuna (ƿ) bağlıdır. Moens ve Korteweg formülüne göre PWV2 = Eh/2r ƿ (1). PWV ölçümü iki parametrenin değerlendirilmesi ile yapılır: analiz edilen arteriyel segment (t) boyunca arteriyel atımın geçiş süresi ve vücut yüzeyinde hesaplanan kayıt alınan iki yer arasındaki mesafe (D): PWV = D/t. Karotis-femoral ('aort') PWV ölçümü altın standart olarak kabul edilir (3). PWV aort ve aorto-iliak damar yolu boyunca ölçülebilir. PWV periferik arterler düzeyinde de ölçülebilir, ancak aorta daki büyük arterler ana 'yastıklama' arterleri olduğu ve arteriyel sertleştirmenin patofizyolojik etkilerini ve kardiyovasküler olaylarla ilişkiyi en iyi yansıtacağı için PWV ölçümünün büyük arterlerden yapılması faydalıdır (Şekil 3) (5). Arteriyel sistem heterojendir, karakteristik olarak çıkan aorta ve geniş elastic arterlerden periferik müsküler geçiş arterlerine doğru ilerleyen sertlik (PWV) artışı ile oluşan bir sertlik gradiyenti mevcuttur (5,6).
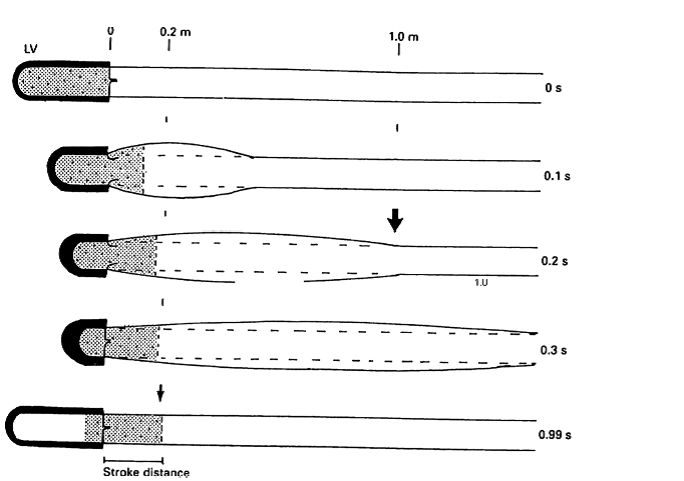
Şekil 3
Arteriyel sistem boyunca basınç dalgası iletiminin şematik illüstrasyonu. Dikey kalın oklar, nabız basıncı 'başlangıç kısmının' konumunu gösterir. Noktalı dolgu 'lokal' kanın sütun benzeri hareketini temsil eder. Nabız basıncı, arter ağı boyunca 0,3 saniyede ilerlerler. Sol ventrikülden atım başına sadece 20 cm (küçük ok) kan dışarı fırlar (7).
PWV kan akım hızı ile karıştırılmamalıdır. PWV yaş ve basınca göre değişir 4 ila 12 m/s arasında değişirken, kan hızı santimetre/saniye şeklinde ifade edilir. PWV, enerjinin arteriyel duvardan iletilmesiyle ilgili iken, kan hızı ise kütlenin arter kolonu aracılığıyla yer değiştirmesiyle ilgilidir. Hızın yayılımındaki bu farklılık, sol ventrikül ve arteriyel akış açısından fizyolojik bir avantaj oluşturur. Sol ventrikül kanı dışarı atmaya başladığında, aortu ve arter ağını kaplayan bir kan sütunu ile karşı karşıya kalır. İlk milisaniyelerde, atılan kan yer bulmak zorundadır ve bu kısmen proksimal aortun distansiyonu ve aortada mevcut olan kan sütununun ileriye itilmesi ile sağlanır. Tüm bu değişiklikler proksimal aortun kısa bir bölümü ile sınırlıdır. Bu lokal değişiklikler aşağı akışa iletilecektir, proksimal aorttan yer değiştiren kan aşağı akış segmentlerine doğru yer bulacaktır. Sadece proksimal aorta giren kanın 'itme' kuvvetine dayanarak, tüm arteriyel kan hareketi regüle edilmiş olsaydı, kan kolonunun yüksek direnç kuvveti nedeniyle yüksek bir kardiyak enerji harcaması gerektirecekti. Halbuki Aorta giren kana paralel olarak, proksimal aort basıncı yükselmeye başlar ve proksimal kısımdan aşağı akış segmentlerine doğru daha yüksek basınçlara sahip mahallî bir küçük basınç gradiyenti oluşur. Bu basınç gradiyenti aşağı yönde yüksek hızda (metre/saniyede PWV) hareket ederek, segmentlerdeki kanı distal arteriyel segmentlere doğru hareket etirir. PWV aorttan periferik arterlere doğru arttıkça, arter ağacı boyunca hızla yayılan bu 'şant etkisi' arteriyel sistemde kanın neredeyse anında (milisaniye cinsinden) aşağı yönde harekete geçirilmesine neden olur (8). Bu hala ventrikül fırlatma süresi sırasında meydana gelir ve arteriyel kanın aşağı akış ile yer değiştirmesi atım hacmi için alan açmış olur. Sol ventrikül ejeksiyonunun sonunda, oluşan atım hacmi uzunluğu (atım mesafesi), santimetre cinsinden olan bir kan sütununu kapladığı mesafesidir, bu mesafeden ortalama kan hızı hesaplana bilir (Şekil 4) (8). PWV'nin aorttaki kan hızını büyük ölçüde aşması önemlidir; aksine, PWV'yi aort akış hızı aşsaydı, uzunlamasına şok dalgaları (ses hızını geçen bir uçak tarafından üretilenler gibi) üretilir bu yüksek dalgalar potansiyel olarak arteriyel yaralanmalara sebep olurdu (1). Atım hacmi, ejeksiyon hızı ve aort sertliği, aorttaki nabız basıncı dalgası amplitütünü belirleyerek, sistolü, diyastolü ve nabız basınçını belirler. Aort veya karotis basınç dalga formu ve amplitüt analizi, büyük arter özelliklerini ve arteriyel sertliği değerlendirmek için sıklıkla kullanılan bir yöntemdir. Değerlendirilen başlıca 'sertlik' parametresi, yansıyan dalgaların basınç şekli ve amplitütü üzerindeki etkisiyle ilgilidir. Bu değer milimetre civa (mmHg) cinsinden artmış (augmented) basınç veya 'büyütme indeksi' (aortic augmentation index [Aix]) olarak ifade edilir (4,7) (Şekil 4,5,6).
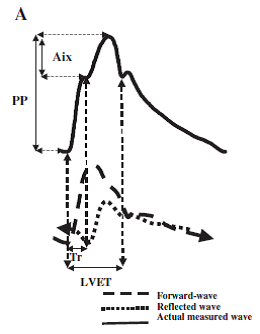
Şekil 4
Kaydedilen aort nabız basıncı dalga formu ve nabız basıncını oluşturan ileri ve geri dalgalar. PP, nabız basıncı; Aix, büyütme (augmentation) indeksi (PP yüzdesi ile ifade edilen yansıyan dalganın etkisi); Tr, aorttan yansıyan bölgelere ve geriye (milisaniye) basınç dalgasının seyahat süresi; LVET, sol ventrikül fırlatma süresi (milisaniye).
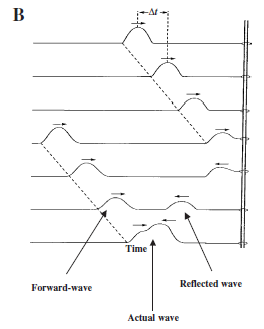
Şekil 5 Sabit uçlu bir ip modeli kullanılarak dalga yayılımının temsili.
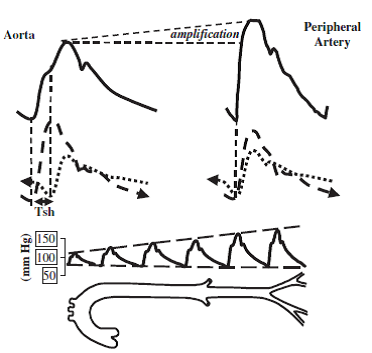
Şekil 6
(A) Aorttan perifere doğru ve geriye iletilen arteriyel basınç dalgalarının şematik gösterimi. Periferik arterlerde, yansıyan dalga ileri atılan dalganın etkisiyle gerçekleşirken - dalgalar 0. fazdadır (Tr = 0) ve eklenirler. Yansıyan dalga Tr'ye karşılık gelen bir gecikme ile aorta doğru geri döner. İleri atılan ve yansıyan dalgalar aynı fazda olmayacağı için çıkan aorta PP ve sistolik basınçları perifere göre (B) daha düşüktür.
Sertlik indeksi olarak kabul edilen Aix'in arteriyel sertlik ile ilişkileri, ilerleyen ve yansıyan basınç dalgaları arasındaki ilişki ile oluştuğu için karmaşık bir yapıya sahiptir. Bu dalgaların ortak şekli, basınç dalgalarının aortadan geçiş süresi, aortta farklı bölgelerinden yansıyıp geriye dönen basınç dalgaları (PWV ve seyahat mesafesine bağlı olarak Tr) ve sol ventrikül ejeksiyon süresi (kalp hızı) (1,7,9) arasındaki ilişkilerden etkilenir. Arteriyel sertleşme, arteriyel basınç dalgası şeklini ve amplitütünü değiştirir ve bu iki şekilde gösterile bilir. İlki, 'doğrudan sol ventrikül tarafından sertleşmiş arterial sisteme atılan yüksek bir basınç dalgasının gösterilmesi, ikincisi indirekt olarak artmış PWV ile ileri ve yansıyan basınç dalgalarının zamanlama farkı ile saniye cinsinden gösterilir.
Arteriyel sertliklerin ilerleyici artışı, aort geometrislerindeki değişiklikler (giderek incelme), mahallî arteriyel dallanmalar ve lümen daralmasına sebep olur. Buda ileriye doğru ilerleyen anlık basınç dalgalarının kısmi yansımalarına ('eko') neden olarak bir empedans uyumsuzluğu yaratır. Aort sertliğinde yansıyan bir dalga, orta aorta atımına erken geri döner ve arter ağacı boyunca sistolik ve atım basıncı genliğindeki değişikliklere sebep olur (1,4, 7-11) . İleri ve yansıyan basınç dalgaları üst üste biniyor ve ölçülen anlık basınç dalgasında birleşiyor (Şekil 4,5 ve 6). Ölçülen atım basıncı dalgasının son genliği ve şekli, bileşen dalgaları arasındaki faz ilişkisine (zamanlama), yani arter ağacındaki basınç kayıt alanına bağlı olan iki dalga arasındaki örtüneklik ile belirleniyor. Periferik arterler yansıma bölgelerine yakındır ve yansıyan dalga ileri giden dalganın etkisiyle hemen meydana gelir, yani dalgaların hepsi aynı fazdadır (Tr = 0, Tr'nin aorttan yansıma bölgelerine ve sırta basınç dalgasının geçiş süresi olduğu yer), bu katkı etkisi yaratır (Şekil 6). Çıkan aorta ve merkezi arterler yansıtıcı bölgelere uzaktır ve yansıyan dalganın dönüşü gecikir. Merkezi arterlerde (aort ve karotis), ileri ve yansıyan dalgalar aynı fazda değildir ve basınç dalgasının şekli ve genliği ileri dalga ile yansıyan dalga arasındaki örtüşüm ile gecikmeli çakışır.
İleri ve yansıyan basınç dalgaları arasındaki örtüşme, PWV'ye,basınç dalgalarının yansıma bölgelerine uzaklığına (Tr belirlenir) ve sol ventrikül ejeksiyon süresine (LVET) bağlıdır. Düşük PWV (düşük sertlik) olan kişilerde, ventrikül atımı durduktan sonra (Şekil 7A), systole sırasında değil, erken diyastole aort basıncını artar, çünki Tr uzundur ve yansıyan dalgalar diyastol sırasında santral arterlere etki eder. Bu fizyolojik olarak avantajlıdır, çünkü erken diyastolik basınçtaki artışı, sol ventrikül yükünü artırmadan koroner perfüzyon üzerinde güçlendirici bir etkiye sahiptir (Şekil 7 A).
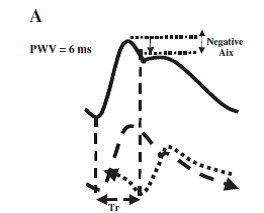
Şekil 7 A
(A) Düşük PWV'nin etkisi ,yansayan dalga etkilerinin geç sistole ve diyastolde (uzun Tr) çıkmasına sebep olur ve Aix negatiftir.
Santral aortada bileşen basınç dalgaları basıncı azaltacak şekilde örtüşürler, periferik arterlere (santral ile periferik sistolik basınç ve PP amplifikasyonu) kıyasla daha düşük aortik sistolik ve nabız basıncı oluşur (Şekil 6). Daha yüksek periferik basınç sadece o andaki ve yansıyan dalgaların örtüşme anına bağlı değil, aynı zamanda periferik arterlerin daha fazla sert olmasından, yani kan kolonunun daha yüksek mahallî basınç etkisine uğramasından kaynaklanmaktadır (1). Aortadaki bu faydalı zamanlama, arteriyel sertleşme nedeniyle artan bir PWV ile bozulur. Artan PWV ile yansıyan dalgalar, diyastol yerine sistol sırasında merkezi arterlere daha erken etki ederek, sistol sırasında aort ve ventrikül basınç dalgalarını yükseltir, diyastol sırasında aort basıncı ise azalır (Şekil 7B).
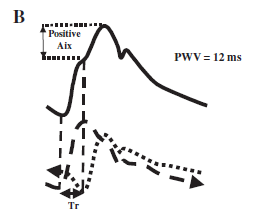
Şekil 7B
(B) Yüksek PWV sistol (kısa Tr) sırasında yansayan dalga etkilerini ortaya çıkarır ve Aix pozitifdir.
Yaşlanma ile veya yüksek PWV varlığında, Tr çok kısadır ve aortada, ileri ve yansıyan dalgalar neredeyse aynı fazdadırlar, merkezi aort basıncı periferik basınca yakındır ve amplifikasyon kaybolma veya zayıflama eğilimindedir. İleri ve yansıyan dalga arasındaki çakışma (zamanlama) sol ventrikül ejeksiyon süresine bağlı değişebilir. Örneğin taşikardi varlığında, sol ventrikül ejeksiyon süresi yansıyan dalganın 'alımı' için çok kısa olabilir, o zaman yansıyan dalga sistole üzerinde değil, diyastole üzerinde etki edecektir (Şekil 7C ve D).
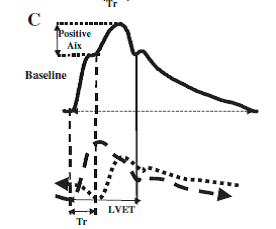
Şekil 7C
(C) Sol ventrikül ejeksiyon süresinin (LVET) aort nabız basıncı şekli ve Aix üzerindeki etkisi. Uzun LVET ile, yansıyan dalga systole (C) sırasında geri gelir.
Kısa sol ventrikül ejeksiyon süresi, merkezden-perifere basınç amplifikasyonu yapacaktır. Buna karşılık, uzun sol ventrikül ejeksiyon süresi olur ise, ileri dalganın üretimi sırasında hala yansıyan dalganın 'alımı' için elverişlidir, bu basınç dalgaları arasındaki çakışmayı artırır ve merkezi-periferik sistolik ve nabız basıncı amplifikasyonu azaltır (Şekil 7D).
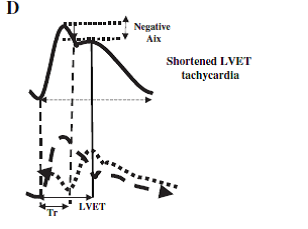
Şekil 7 D
(D) Sol ventrikül ejeksiyon süresinin (LVET) aort nabız basıncı şekli ve Aix üzerindeki etkisi. LVET kısaldığında (taşikardi), yansıyan dalganın diyastol sırasında yansıyan dalgaların etki etmesi (değişmeyen PWV koşullarında) (D) olasılığı daha yüksek olacaktır.
Son olarak, ileri dalganın kısmi yansıması, art arda gelen arteriyel segmentlerin empedans uyuşmazlıklarının varlığına bağlıdır (6,10,11). Empedans uyuşmazlığı, periferik arterlerin düşük aort PWV'si ve daha yüksek PWV ile karakterize edilen genç deneklerde belirgindir. Ardışık arteriyel segmentlerin empedans uyuşmazlığı, periferik vasküler yataktan gelen ve pulsatil enerjinin mikrosirkülasyon ve kılcal damarlara iletimini sınırlayan mahallî kısmi yansımalardan kaynaklanır. Düşük aort PWV ile birleştiğinde, yansıyan dalga hala diyastole geri döner (Şekil 8 A).
Şekil 8 A
Arteriyel sertlik gradyanı varlığında (aortic PWV
Yaşlanma ile birlikte, aort sertliği (PWV) periferik arter sertliklerinden çok daha büyük bir ölçüde artar ve bu sertlik gradyanını giderek yok eder (6,10,11). Böylece kısmi yansıma sınırlanıp, kademeli olarak azalarak, pulsatil enerjinin periferik mikrosirkülasyona iletimini artar (11) (Şekil 8 B). Bu özellikle beyinde ve böbrek gibi düşük dirençle perfüzyonu sağlayan organlarda daha belirgindir ve bu iki organ korumasız kalır. Sistemik düzeyde, empedans uyuşmazlığı, karakteristik empedans (artan aort çapı ve sertliğine bağlı olarak) ve periferik dirençler arasındaki ilişkilere bağlıdır ve bunu sistemik yansıma katsayısını belirler (12,13).
Şekil 8 B
Şekil; Sertlik gradyanının kaybolmasında veya tersine çevrilmesinde (aortic PWV >peripheral PWV), pulsatil basınç yeterince sönümlenmez ve mikrosirkülasyona yansıyıp zarar verir. Buna paralel olarak, merkezden perifere basınç amplifikasyonu zayıflar.
Aort, karotis, brakial veya radyal arter gibi mahallî arterlerin sertliği, arteriyel çaptaki veya luminal kesit bölgesindeki mahallî değişikliklerle (ultrason eko-takibi, MRG) ve lokal nabız basıncı değişiklikleri (aort, karotis, radyal veya brakial) ile birlikte belirlenebilir (Şekil 9).
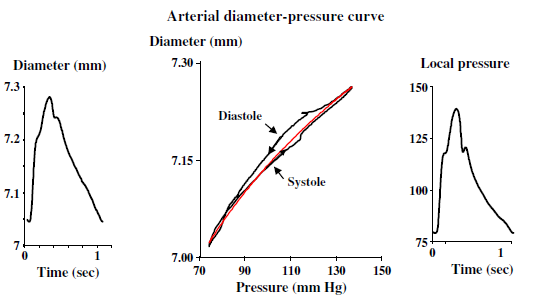
Şekil 9
Şekil ; Arter çapı ve local basıncının eşzamanlı kaydedilmesiyle ortak karotis arter basıncı-çap döngüsü elde edilir. Döngünün yükselen ve alçalan kısımları arasındaki alan, arteriyel duvarın viskoz özellikleri ile oluşan ve enerji dağılımı histeregenez döngüsü ile temsil edilmektedir. Kırmızıçizgi ortalama basınç-çap ilişkisini temsil eder.
Sistolik kan basıncı, aorttan periferik arterlere doğru yükseltildikçe, mahallî sertliği ölçmek için sadece mahallî nabız basıncı kullanılabilir. Yerel nabız basıncı değişiklikleri, uygulama tonometrisi (4) ile invaziv olmayan bir şekilde kaydedilebilir. Lokal sertliğin en büyük avantajı, herhangi bir dolaşım modeli kullanmadan doğrudan basınç değişikliklerinden elde edilmiş olmasıdır. Ultrason tekniği, intima−media kalınlığının eşzamanlı ölçümlerine izin verme avantajlarına sahiptir ve arteriyel duvar yapısının elastik özelliklerini (Young'un elastik modülü) non-invaziv olarak belirleyebilen tek yöntemdir.
Arteriyel sertliğin değerlendirilmesi
Arteriyel sertlik ile ilgili tüm çalışmalar, farklı toplulukları karşılaştırırken dikkatli eşleşme gerektiren, sertliği etkileyen iki temel faktörü göz önünde bulundurmalıdırlar. Bu faktörler yaş ve o andaki kan basıncıdır. Sertliğin basınca bağlı olduğu ve daha yüksek kan basıncı ile arttığını zaten biliyoruz. Ancak kan basıncındaki azalma arteriyel duvar özelliklerinin iyileşmesi olarak yorumlanmamalıdır, azalmış veya değişmemiş kan basıncı varlığında damar sertlik belirteçlerinin devam etmesi, damar sertliği olarak yorumlanmalıdır (14). İkinci faktör yaştır. Yaşlanma ile arteriyel duvar kalınlaşır ve arterler sertleşir. Başlıca değişiklikler, elastik laminanın düzenli düzeninin ortadan kalktığı, elastik liflerin inceldiği, bölünme ve parçalanmanın olduğu medya ve intima tabakalarında meydana gelir (1). Elastik liflerin dejenerasyonu, kollajen liflerin ve ekstraselüler matriks içeriğindeki maddelerde artış ve kalsiyum çökeltileri ile ilişkilidir. Damar esneklik kaybı kısmen arterlerin genişlemesi ile telafi edilir. Bu değişikliklerin önemli bir tezahürü, sistolik ve nabız basınçlarındaki artış, aort PWV'de yükselme ve periferik arterlerden yansıyan erken dönüş dalgası ve perifer ile aorta dalgası arasındaki basınç amplifikasyonunun ortadan kalkması şeklindedir (6,11).
Arteriyel sertleştirme tipik olarak izole sistolik hipertansiyon, ateroskleroz, diyabet ve kronik böbrek hastalığı da dâhil olmak üzere çeşitli patolojik durumlarda gözlenir. Çeşitli çalışmalarda, arter sertliğinin (artmış aort PWV) ve artan dalga yansımalarının, böbrek hastaları, diyabetik hastalar ve genel toplumda tüm neden ve kardiyovasküler ölüm için bağımsız tahmin ediciler olduğunu göstermiştir (5,15-17). Klinik veya epidemiyolojik çalışmalar için, aort PWV ölçümü damar sertliğinin en yararlı ölçüm metotlarından biridir ve kardiyovasküler riskin diğer belirteçleri ile karşılaştırıldığında, aort PWV en yüksek tahmin değerine sahip tetkiklerden biridir.
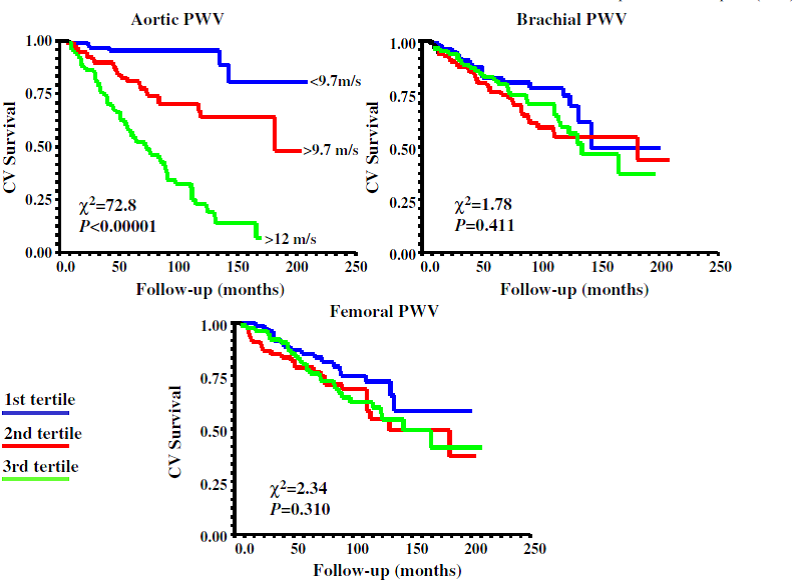
Şekil 10
Aort, brakial ve femoral PWV düzeylerine göre ESRD hastalarının kardiyovasküler sağkalım olasılığı [10]
Aort veya merkezi arter basınç dalga formu, PWV ile eş zamanlı kaydı sayesinde patogenezin ve arteriyel basınç dalgalarının ve arteriyel hemodinamiklerin önemi daha derin analiz edilebilir.
Referanslar
1. O’Rourke MF. Principles and definitions of arterial stiffness, wave reflections and pulse pressure amplification. In: Safar ME, O’Rourke MF (eds). Handbook of Hypertension (series editors: Birkenhäger WH, Reid JL), Vol. 23, Arterial Stiffness in Hypertension. Elsevier, 2006; 3–20
2. Van Bortel LM, Segers P. Direct measurement of local arterial stiffness and pulse pressure. In: Safar ME, O’Rourke MF (eds). Handbook of Hypertension (series editors: Birkenhäger WH, Reid JL), Vol. 23, Arterial Stiffness in Hypertension. Elsevier, 2006; 35–52
3.Laurent S, Boutouyrie P. Determination of systemic and regional arterial stiffness. In: Safar ME, O’Rourke MF (eds). Handbook of Hypertension (series editors: Birkenhäger WH, Reid JL), Vol. 23, Arterial Stiffness in Hypertension. Elsevier, 2006; 53–62
4. Karamanoglu M, O’Rourke MF, Avolio AP et al. An analysis of the relationship between central aortic and peripheral upper limb pressure waves in man. Eur Heart J 1993; 14: 160–167
5. Pannier B, Guérin AP, Marchais SJ et al. Stiffness of capacitive and conduit arteries: prognostic significance for end-stage renal disease patients. Hypertension 2005; 45: 592–596
6. Avolio AO, Chen SG, Wang RP et al. Effects of aging on changing arterial compliance and left ventricular load in a northern Chinese urban community. Circulation 1983; 68: 50–58
7. London GM, Yaginuma T. Wave reflections: clinical and therapeutic aspects. In: Safar ME, O’Rourke MF (eds). The Arterial System in Hypertension. Dordrecht: Kluwer Academic Publishers, 1993; 221–237
8. Levick JR. Haemodynamics: pressure, flow and resistance. An Introduction to Cardiovascular Physiology. London: Butterworths and Co Publishers Ltd, 1991; 90–116
9. London GM, Guérin AP, Pannier B et al. Increased systolic pressure in chronic uremia: role of arterial wave reflections. Hypertension 1992; 20: 10–19
10. Latham RD, Westerhof N, Sipkema P et al. Regional wave travel and reflections along the human aorta: a study with six simultaneous micromanometric pressures. Circulation 1985; 72: 1257–1269
11. Mitchell GF, Parise H, Benjamin EJ et al. Changes in arterial stiffness and wave reflections with advancing age in healthy men and women: the Framingham Heart Study. Hypertension 2004; 43: 1239–1245
12. Nichols WW, O'Rourke MF. Vascular impedance. McDonald's Blood Flow in Arteries: Theoretical, Experimental and Clinical Principles. 5th edn. London: Hodder Arnold, 2005; 137–148, 233–267
13. Nichols WW, O'Rourke MF. Vascular impedance. McDonald's Blood Flow in Arteries: Theoretical, Experimental and Clinical Principles. 5th edn. London: Hodder Arnold, 2005; 216–231
14. Guerin A, Blacher J, Pannier B et al. Impact of aortic stiffness attenuation on survival of patients in end-stage renal disease. Circulation 2001; 103: 987–992
15. Blacher J, Guérin AP, Pannier B et al. Impact of aortic stiffness on survival in end-stage renal disease. Circulation 1999; 99: 2434–2439
16.Shoji T, Emoto M, Shinohara K et al. Diabetes mellitus, aortic stiffness, and cardiovascular mortality in end-stage renal disease. J Am Soc Nephrol 2001; 12: 2117–2124
17. Laurent S, Boutouyrie P, Asmar R et al. Aortic stiffness is an independent predictor of all-cause and cardiovascular mortality in hypertensive patients. Hypertension 2001; 37: 1236–1241